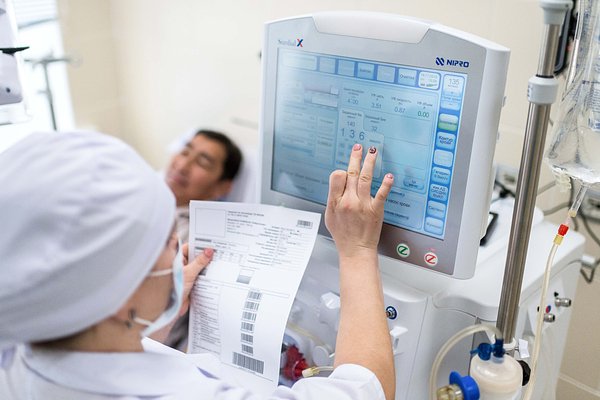
Каждые 20 секунд один человек в мире умирает от болезни, которая годами незаметно разрушает организм, — за это ее часто называют «тихим убийцей». Речь идет о хронической болезни почек (ХБП). Распространяется она настолько активно, что врачи уже говорят о «тихой пандемии». В России ХБП сделала инвалидами 75 тысяч человек: они живут с донорским органом или пожизненно прикованы к диализному аппарату из-за тяжелой почечной недостаточности. При этом два дешевых и простых анализа, которые сразу же выявляют проблему с почками и могут спасти миллионы россиян, до сих пор не входят в программу диспансеризации. Почему так происходит и как «тихая пандемия» поразила миллионы россиян, «Ленте.ру» рассказал доцент кафедры нефрологии Российского университета медицины, кандидат медицинских наук Валерий Шило.
«Лента.ру»: Сколько россиян сегодня живут с хронической болезнью почек?
Валерий Шило: В России, по оценкам специалистов, около 19 миллионов человек имеют признаки хронической болезни почек (ХБП). По абсолютному количеству больных мы уже обогнали Турцию и Германию и занимаем первое место в Европе. Но тут нужно понимать, что Россия — самая населенная страна в Европе, поэтому, если сделать поправку на число жителей и возраст, Германия выйдет вперед, но мы все равно останемся в первой пятерке.
Если смотреть глобально, примерно каждый десятый житель планеты сталкивается с ХБП — это около 850 миллионов человек во всем мире. До 2002 года считалось, что почки болеют редко, но затем подход изменили — и оказалось, что масштаб колоссальный. Сейчас мы уже можем говорить о настоящей «тихой пандемии».
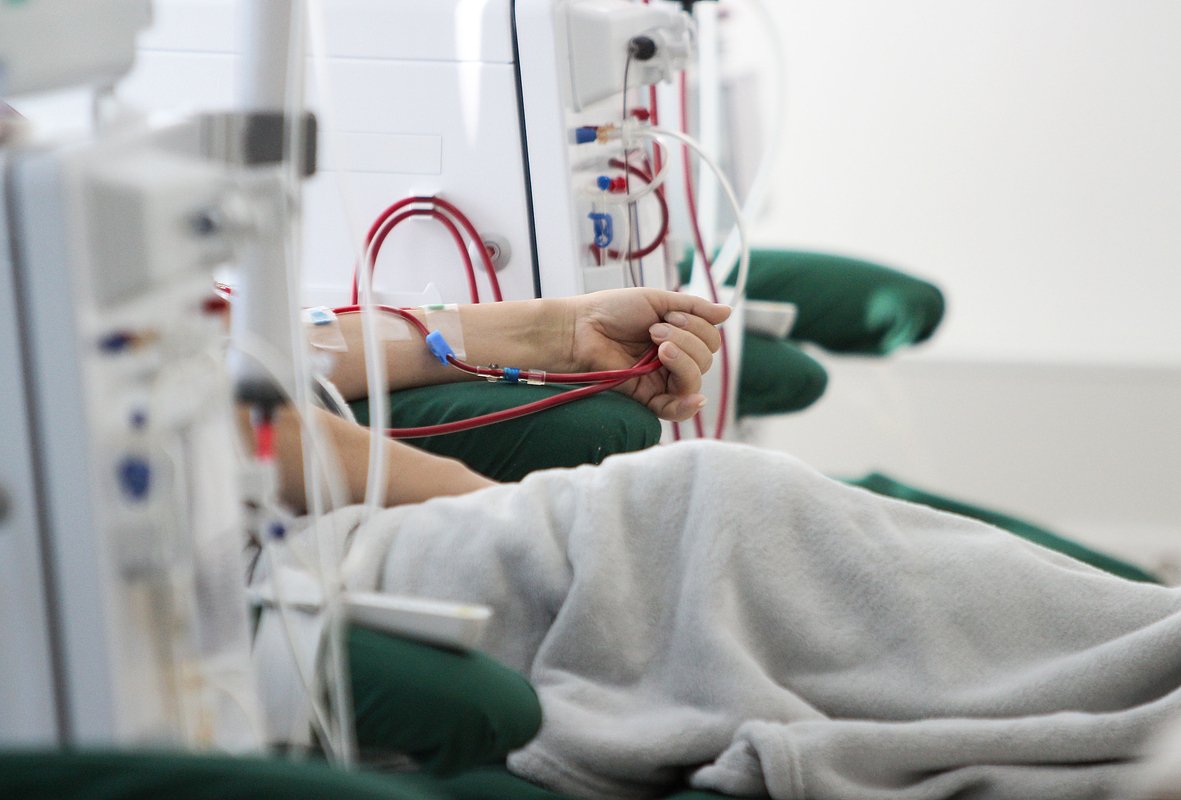
Фото: Юрий Лашов / РИА Новости
Стали больше болеть или лучше диагностировать?
Дело не только в диагностике. Раньше учитывались отдельные специфические заболевания — например, гломерулонефрит. А это действительно довольно редкая вещь.
Чаще всего к тяжелым поражениям почек приводят другие хронические болезни — сахарный диабет и артериальная гипертония. Почки поражаются вторично, как орган-мишень
Концепция ХБП как раз в этом и заключается: нам не всегда важна первопричина. Если почки уже сморщены и человеку требуется диализ или трансплантация, чтобы спасти жизнь, мы имеем дело с последствиями. И при таком подходе оказалось, что почечные болезни встречаются сплошь и рядом.
То есть почки страдают «за компанию» — из-за других болезней?
Можно сказать и так. Подавляющее большинство случаев — следствие так называемого кардиоренометаболического синдрома, то есть комплекса взаимосвязанных нарушений, которые включают в себя диабет, гипертонию, ишемическую болезнь и ожирение. Это сообщающиеся сосуды: диабет и давление бьют по почкам, а когда почки начинают отказывать, это резко усугубляет течение сердечно-сосудистых заболеваний.
Даже сердечную недостаточность с сохраненной фракцией выброса, когда сердце вроде бы работает нормально, но человек все равно задыхается, сегодня часто считают разновидностью течения хронической болезни почек. Настолько все взаимосвязано: одно заболевание неизбежно тянет за собой другое.
К сожалению, девять из десяти пациентов узнают о болезни, когда она уже практически в терминальной стадии. Когда нужен диализ — искусственная почка или даже трансплантация
А почему о проблемах с почками узнают так поздно?
ВОЗ не случайно называет ХБП «тихим убийцей». На ранних стадиях нет ярких специфических симптомов. Человек чувствует себя нормально и к врачу не обращается. А болезнь тем временем прогрессирует: почки сморщиваются, в них развивается фиброз, функция угасает.

Фото: Виктор Коротаев / Коммерсантъ
Чтобы поймать болезнь вовремя, нужен активный скрининг. Причем он очень простой и дешевый: кровь на креатинин с расчетом скорости клубочковой фильтрации (это главный показатель работы почек) и анализ мочи на белок — альбумин. Если белок появляется, значит, почки уже повреждены, даже если креатинин еще в норме.
Для сравнения: в онкологии найдут маркер, а потом все равно нужны дорогие МРТ, колоноскопия. А здесь два простых теста — и уже можно ставить диагноз.
Эти анализы входят в обычную диспансеризацию?
Для всех — нет. Это вопрос экономики здравоохранения, затрат. Но мы, нефрологи, постоянно убеждаем органы управления: людям старше 40 лет, особенно группам риска, это нужно делать обязательно.
А кто находится в группе риска?
Диабетики, гипертоники, пациенты с ожирением и те, у кого близкие родственники были на диализе.
Если выявить болезнь вовремя, ее можно тормозить годами и десятилетиями
В последние годы в терапии случилась настоящая революция. Появились новые группы препаратов — антагонисты натрий-глюкозного ко-транспортера, агонисты рецепторов ГПП-1 и другие, — которые позволяют тормозить болезнь очень эффективно. Лечение на ранних стадиях в тысячу раз выгоднее, чем диализ или трансплантация.
По стране болезнь распространена равномерно или есть регионы, где болеют чаще?
Выборочные исследования показывают, что в среднем по России 13-14 процентов взрослых имеют признаки ХБП, а кое-где до 17 процентов. Есть регионы с традиционно высоким уровнем гломерулонефрита — например, Дальний Восток. В Поволжье, в Башкирии часто у жителей встречается геморрагическая лихорадка с почечным синдромом — тяжелое острое поражение, после которого у многих остаются последствия.
Влияет и экология, и качество воды, и загрязнение окружающей среды, и, конечно, возраст. В Москве и Петербурге средний возраст начинающих диализ — уже за 70 лет. Это болезнь пожилых. Там, где население моложе, частота поражения ниже. А у пациентов старше 80 лет — это уже каждый третий.
Фото: Виталий Тимкив / РИА Новости
Сколько людей умирает от болезней почек?
В мире каждые 20 секунд умирает один человек. В год — полтора миллиона. Это по той статистике, которая есть сегодня. В развитых странах Европы заболевание почек как причина смерти выходит уже на третье-пятое место.
У нас в России пока доля в структуре смертности меньше. Но здесь есть особенность: у нас чаще указывают непосредственную причину — инфаркт, инсульт. А то, что привело к этому — диабет или гипертония с поражением почек, — уходит в тень. Наличие же поражения почек резко увеличивает риск смерти от сердечно-сосудистых причин, и это доказано.
Можно ли нарисовать социальный портрет больного?
Знаете, можно подумать, что это какие-то обжоры с ожирением, но многолетние наблюдения показывают, что это самые обычные люди: водители, артисты, писатели, люди умственного труда. Их объединяет то, что они сталкиваются с постоянным стрессом и давлением, но лечиться и обследоваться им некогда. Такие люди таблетки пьют от случая к случаю, поэтому к 45-50 годам им уже нужен диализ.
Все вовремя не обратились к врачу — надеялись, что само пройдет. Довели до поздних стадий
Если болезнь поймали на ранней стадии, то ее лечение доступно? Лекарства выдаются бесплатно?
По 168-му приказу Минздрава о диспансерном наблюдении все больные ХБП должны состоять на учете. Терапевт наблюдает за пациентом, а нефролог осматривает не реже раза в год. Но главная беда в том, что львиная доля пациентов просто не выявлена.
Льготы на лекарства на федеральном уровне имеют только люди с тяжелыми стадиями заболевания, с оформленной инвалидностью. Большая часть остальных пациентов не могут бесплатно получить лекарства, отдельные регионы имеют свои программы, но это капля в море.

Фото: Александр Артеменков / PhotoXPress
Только год назад ВОЗ признала болезнь почек социально значимым неинфекционным заболеванием — наравне с гипертонией и диабетом. Есть надежда, что появятся федеральные программы льготного обеспечения независимо от инвалидного статуса. Но пока пациент с первой-второй стадией, не имеющий инвалидности, покупает препараты сам.
Это дорого?
Современные препараты — те самые, что творят чудеса, — даже в отечественных аналогах обходятся в несколько тысяч рублей в месяц. Для пенсионера, для малообеспеченного человека 10-15 тысяч — серьезная нагрузка. Поэтому без господдержки не обойтись, особенно если учесть, что ранняя терапия позволяет отсрочить диализ на 15-20 лет.
Хорошая профилактика на ранней стадии в тысячи раз выгоднее и гуманнее, чем тонна лечения на финише
А диализ — это не только колоссальные бюджетные затраты, но и огромное бремя для пациента. Три раза в неделю по четыре часа привязанности к аппарату, постдиализная слабость, кожный зуд, нарушение сна, депрессия, выгорание. Качество жизни резко падает.
Сколько у нас пациентов на ранних стадиях?
Из тех 19 миллионов, о которых мы говорили, львиная доля приходится как раз на ранние стадии — первую, вторую и третью. Это люди, у которых болезнь уже есть, но до диализа они пока не дошли.
А на заместительной терапии — то есть на диализе или с пересаженной почкой — сегодня около 75 тысяч человек. Представляете разрыв: 19 миллионов и 75 тысяч! Все остальные пока еще в пути, и наша задача как врачей — сделать так, чтобы как можно больше людей с этого пути свернули и диализ бы им не потребовался.
Фото: Jan Woitas / dpa / Globallookpress.com
Хватает ли диализных центров?
Например, в 2008 году главная проблема была в очередях. Диализных центров и мест не хватало, и больные нередко в этих очередях умирали. Сегодня ситуация кардинально изменилась.
Проблему удалось решить благодаря тому, что диализ включили в программу обязательного медицинского страхования (ОМС). Появился стабильный источник финансирования — и система начала развиваться. Сейчас с точки зрения доступности для всех нуждающихся вопрос закрыт: все, кому показан диализ, его получают. Работают и государственные, и частные центры.
Но есть огромное но — наша география. В городах-миллионниках диализ рядом с домом — это уже решено. А вот в сельской местности, в регионах с низкой плотностью населения — Сибирь, Дальний Восток, Якутия, Красноярский край — проблема остается острой. Возить человека трижды в неделю за сотни километров — нереально.
Здесь спасением может стать перитонеальный диализ — его пациент делает сам дома, используя специальные растворы и катетер. Раз в месяц приезжает на контроль к врачу, а в остальное время живет нормальной жизнью. Для отдаленных территорий это идеальный вариант.
Одно время были перебои с обеспечением растворами для перитонеального диализа. Сейчас вопрос решен?
Да, американская компания «Бакстер» ушла с рынка, бросив пациентов, зато быстро сориентировалась российская компания «Нефродиал» с китайскими партнерами, выпуск растворов наладили. Сегодня импортозамещение в этой нише состоялось, дефицита нет.



Но есть другие проблемы. Финансирование по территориальным программам не всегда успевает за ростом числа больных. Возникают парадоксы: пациентам говорят «езжайте туда, где есть объемы», а это может быть за 300 километров. И тарифы не поспевают за инфляцией, и кадры уходят туда, где платят больше. Кадровый голод — общая проблема здравоохранения, диализная служба — не исключение.
Есть способ не болеть?
Правила на самом деле простые, хотя именно их чаще всего игнорируют. Чтобы почки оставались здоровыми, нужны регулярная физическая нагрузка — хотя бы для того, чтобы не было ожирения, ведь лишний вес ведет к диабету и гипертонии, — и здоровое питание: поменьше соли, переработанных продуктов, фастфуда и сладкого.
Критически важно контролировать давление. И если есть диабет — контролировать сахар. Потому что эти нелеченые болезни очень быстро разрушают сосуды почек.
Ни в коем случае нельзя злоупотреблять обезболивающими. Даже те, что продаются без рецепта — анальгин, индометацин, диклофенак, — все они токсичны для почек. При бесконтрольном приеме могут привести к необратимым последствиям.
Если назначают исследование с контрастом — МРТ, КТ, — обязательно предупредите врача о своих болезнях. Возможно, потребуется профилактика.
Если у близких родственников были проблемы с почками или кто-то был на диализе, — вы в группе риска. Проверяться нужно обязательно, даже если ничего не болит
Хочется напомнить простую вещь: наши почки работают круглосуточно, даже ночью, пока мы спим. Через них протекает 20 процентов всего кровотока, они ежедневно выводят огромное количество шлаков, токсинов, всего того, что попадает в организм с не самой чистой водой, едой, из-за плохой экологии. Для здорового человека эта нагрузка проходит незаметно. Но если функция почек уже нарушена, те же самые факторы становятся опасными.